Гиперальдостеронизм
Содержание:
- Частота встречаемости первичного гиперальдостеронизма и его клиническая картина
- Диагностические критерии альдостеромы
- Патогенез (что происходит?) во время Первичного альдостеронизма при беременности:
- Общие сведения
- Online-консультации врачей
- Диагностика гиперальдостеронизма
- Тактика лечения и прогноз больных с альдостеромой
- Что провоцирует / Причины Гиперальдостеронизма первичного (синдрома Конна):
- Признаки и симптомы
- Что провоцирует / Причины Гиперальдостеронизма вторичного:
- Расшифровка результатов
- Лечение Первичного гиперальдостеронизма:
- Развитие гиперальдостеронизма вторичной формы
- К каким докторам следует обращаться если у Вас Гиперальдостеронизм вторичный:
Частота встречаемости первичного гиперальдостеронизма и его клиническая картина
Частота встречаемости ПГА оценивается в 3,2–12,7 % среди пациентов первичной медико-санитарной помощи и 1–30 % среди пациентов специализированной помощи. Авторы позиции ESH указывают, что существует континуум между т. н. первичной низкорениновой артериальной гипертензией (АГ) и ПГА. ПГА — прогрессирующее заболевание, которое начинается с фазы с нормальным артериальным давлением, но со сниженной концентрацией ренина в плазме и незначительно повышенной концентрацией альдостерона, и постепенно прогрессирует до фазы с АГ и более выраженными изменениями гормонального фона.
Диагностические критерии альдостеромы
Для постановки диагноза «альдостерома» необходимо проведение ряда лабораторных и инструментальных исследований, если у больного выявляются признаки, характерные для данного заболевания. За пару недель перед предстоящим обследованием для получения более точных результатов больной не должен принимать медикаменты, снижающие артериальное давление.
При проведении биохимического анализа крови у больных с альдостеромой выявляется нарушение калий-натриевого баланса в сторону увеличения концентрации натрия, уменьшение активности ренина, повышение уровня альдостерона и снижение концентрации хлора, обуславливающее алкалоз. Общий анализ мочи больных с альдостеромой отличается снижением относительной плотности, обнаружением белка и увеличением суточного выведения калия и альдостерона.
Первичный гиперальдостеронизм, сопровождающий течение первичной альдостеромы, подтверждается пробами с альдактоном, гипотиазидом или маршевой пробой.
При подозрении на альдостерому больным показано ультразвуковое исследование надпочечников, позволяющее выявить наличие опухолевого процесса и дифференцировать его с другими видами патологических процессов надпочечников. Для более точного и надежного выявления локализации, а также определения размеров опухоли рекомендовано проведение компьютерной томографии надпочечников с внутривенным введением контрастного вещества. Чаще всего компьютерная томография оказывается наиболее оправданным исследованием при диагностике альдостеромы, при условии ее проведения в специализированном центре с использованием качественного оборудования и опытных специалистов. Томография не только позволяет четко определить наличие или отсутствие альдостеромы в надпочечнике, но и дает возможность описать ее размеры, контуры, оценить накопление и вымывание контраста образованием (это дает возможность получить информацию о доброкачественности или злокачественности альдостеромы).
До недавнего времени проводилась также рентген-диагностика альдостером с использованием ангиографии и пневмосупраренографии надпочечников, однако результаты эти исследований оказались неточными в случае, когда опухоль имела маленькие размеры и была плохо кровоснабжена. Поэтому в настоящее время прибегают к более сложному методу рентгенологической диагностики — избирательной венографии надпочечников. При этом обязательно учитывают соотношение уровня альдостерона и кортизола, которое резко увеличено у больных с альдостеромой.
Так как одним из основных клинических признаков заболевания является стойкая артериальная гипертензия, альдостерому необходимо отличить в процессе диагностики от артериальной гипертонии, связанной с другими синдромами и вторичным гиперальдостеронизмом.
Патогенез (что происходит?) во время Первичного альдостеронизма при беременности:
При этой опухоли выделение альдостерона увеличивается в 40-400 раз (в норме 5,5- 28 нмоль/сут). Происходят значительные нарушения метаболизма электролитов: гипернатриемия, гипокалиемия с увеличением выделения калия с мочой.
Первичный альдостеронизм может возникнуть как самостоятельное эндокринное заболевание, так и в качестве проявления или последствия сердечной недостаточности, цирроза печени, нефроза, недостаточности калия.
Данное заболевание на фоне усиленной выработки альдостерона сопровождается гипертензией, характеризуется тяжелым течением и требует своевременного лечения.
Общие сведения
Гиперальдостеронизм — это синдром, который обусловлен повышенной секрецией минералокортикоида альдостерона. Неадекватная продукция гормона вызывает патологию сердечно-сосудистой системы (артериальная гипертензия), задержку натрия, потерю калия и угнетение ренина крови (фермента, участвующего в водно-солевом балансе и регулирующего уровень давления). Минералокортикоиды — гормоны, которые вырабатываются в корковом веществе надпочечников и регулируют обмен калия, натрия, хлора и воды.
В результате их действия поддерживается тонус мышц, артериальное давление, также они оказывают противовоспалительное действие. Альдостерон — самый мощный натрий сберегающий гормон
Сохранение натриевого баланса имеет важное значение, поскольку он является основным электролитом внеклеточной жидкости, определяет осмоляльность крови и поддерживает внутрисосудистый объем. Задержка натрия в организме при избытке альдостерона в крови вызывает увеличение объема крови и давления
Другой эффект альдостерона — усиление экскреции (выведения) калия почечными канальцами. На фоне повышенного содержания натрия в крови гипокалиемия приводит к появлению мышечной слабости (даже развиваются псевдопараличи), извращению чувствительности, уменьшению продукции инсулина и повышению нервно-мышечной возбудимости (при одновременном снижении кальция в крови появляется склонность к судорогам).
Первичный альдостеронизм — это группа патологических состояний, при которых причиной избыточной выработки альдостерона является патология надпочечников. Это собирательное понятие включает заболевания со схожими симптомами, биохимическими изменениями, но отличающиеся по патогенезу. Первичный гиперальдостеронизм включает синдром Конна (или альдостерома надпочечника), дексаметазонзависимый гиперальдостеронизм и двустороннюю гиперплазию коры надпочечников. Вторичный гиперальдостеронизм — состояние сходное с первичным, но причиной повышенной выработки альдостерона не является патология надпочечников. Вторичный развивается при хронических заболеваниях сердца, почек, печени и при этой форме повышается синтез ренина и альдостерона.

Ранняя диагностика первичной формы гиперальдостеронизма имеет важное значение, поскольку это состояние неблагоприятно влияет на функцию почек, состояние сердца и сосудов. Больные находятся в группе риска по развитию ишемической болезни сердца, инфаркта миокарда, фибрилляции предсердий
Выбор необходимого лечения зависит от точности установления диагноза.
Online-консультации врачей
| Консультация гинеколога |
| Консультация психолога |
| Консультация онколога-маммолога |
| Консультация пластического хирурга |
| Консультация хирурга |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация анестезиолога |
| Консультация стоматолога |
| Консультация инфекциониста |
| Консультация специалиста по лазерной косметологии |
| Консультация ортопеда-травматолога |
| Консультация психиатра |
| Консультация нарколога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация педиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика гиперальдостеронизма
Диагностика гиперальдостеронизма состоит из дифференцирования возможных форм гиперальдостеронизма, а также определения их этиологии.
Первым этапом начальной диагностики гиперальдостеронизма является проведение анализа состояния ренин-ангиотензин-альдостероновой системы. Для этого, в состоянии покоя и при активных физических нагрузках, в моче и крови пациента определяется уровень ренина и гормона альдостерона, а также калиево-натриевый баланс и АКТГ, которые регулируют секрецию гормона альдостерона.
Для гиперальдостеронизма первичной формы свойственны следующие признаки:
- повышение уровня гомона альдостерона в крови;
- снижение активности ренина плазмы (АРП);
- высокое соотношение альдостерона с ренином, гипернатриемия и гипокалиемия;
- относительно низкая плотность мочи;
- существенное увеличение суточной экскреции альдостерона и калия вместе с мочой.
Главным критерием при диагностике гиперальдостеронизма вторичной формы служит высокий показатель АРП.
Также для более тщательной дифференциации форм гиперальдостеронизма используется проба с нагрузкой гипотиазидом, «маршевая» проба, проба с альдактоном (спиронолактоном).
Для выявления гиперальдостеронизма семейной формы, методом ПЦР проводится геномное типирование. При гиперальдостеронизме, который корригируется глюкокортикоидами, проводится пробное диагностическое лечение преднизолоном (дексаметазоном). Тогда во время этого пробного лечения артериальное давление приходит в норму и устраняются типичные проявления заболевания.
Для определения природы поражения (например, альдостерома, рак, диффузно-узелковая гиперплазия) используются различные методы топической диагностики, такие как:
- УЗИ надпочечников;
- МРТ и КТ надпочечников;
- выборочная венография (вместе с определением уровня кортизола, альдостерона в крови);
- сцинтиграфия;
Также важную роль играет диагностирование заболевания, которое вызвало развитие гиперальдостеронизма вторичной формы. С этой целью проводятся исследования состояния почек, почечных артерий, печени и сердца.
Тактика лечения и прогноз больных с альдостеромой
При выявлении у больных альдостеромы прибегают к хирургическому вмешательству, которое заключается в проведении адреналэктомии, то есть удалении опухоли вместе с пораженным надпочечником, либо в проведении резекции надпочечника с сохранением его части. Для проведения операции необходимо проведение предварительной подготовки больного, предполагающее назначение за пару недель до хирургического вмешательства особого рациона питания, предусматривающего ограничение в потреблении натрийсодержащих продуктов. Дополнительно назначаются препараты калия и антагонисты альдостерона — верошпирон, альдактон. Для предупреждения возможного постоперационного осложнения в виде острой корковой недостаточности надпочечников больным назначают глюкокортикоиды — кортизон, гидрокортизон и др. В постоперационный период проводят мониторинг уровня калия и натрия в крови и показателей на электрокардиограмме.
Оперативное лечение альдостеромы может проводиться с использованием трех основных вариантов доступа к надпочечнику:
1. открытый доступ
– операция проводится через разрез кожи длиной до 15-20 см с пересечением мышц брюшной стенки и диафрагмы;
2. лапароскопический доступ – операция проводится через проколы на передней брюшной стенке, а хирург проводит манипуляции на надпочечнике после предварительного введения в брюшную полость углекислого газа;
3. ретроперитонеоскопический доступ – операция проводится через три прокола или через один доступ длиной до 3 см, расположенные на спине.
В настоящее время ретроперитонеоскопический доступ, разработанный в конце 90-х годов в Германии, является наименее травматичным и обеспечивающим максимально сжатые сроки реабилитации пациентов и наилучший косметический результат. В подавляющем большинстве случаев пациенты после операции, проведенным этим доступом, уже вечером могут принимать пищу, а выписка может быть произведена на следующий день после операции. Остальные доступы (открытый и лапароскопический) характеризуются значительно большей травматичностью.
В Северо-Западном центре эндокринологии и эндокринной хирургии в настоящее время проводится наибольшее число операций на надпочечниках в России
– более 100 в год. Операции проводятся ретроперитонеоскопическим способом, в том числе и с использованием единственного разреза кожи (технология SARA – single accessretroperitoneoscopicadrenalectomy). Длительность госпитализации обычно составляет 3-4 дня. Пациенты размещаются в комфортных палатах, обеспеченных кондиционированием воздуха, отдельным санузлом с душем, телефоном, ТВ, беспроводным интернетом.
В подавляющем большинстве случаев операции при альдостероме проводятся бесплатно, в рамках системы федеральных квот (высокотехнологичная медицинская помощь, ВМП) или в рамках системы специализированной медицинской помощи.
Что провоцирует / Причины Гиперальдостеронизма первичного (синдрома Конна):
В настоящий момент выделено две основные причины ПГА, сопровождающегося увеличением секреции альдостерона:
- односторонняя альдостерон-продуцирующая опухоль — аденома или синдром Конна (50-60% случаев);
- двусторонняя гиперплазия коры надпочечников или идиопатический гиперальдостеронизм (40-50% случаев).
Существуют редкие виды заболеваний и опухолей, которые сходны по симптомам, в том числе наследственное заболевание, сопровождающиеся повышением концентрации альдостерона.
Еще реже встречаются секретирующие альдостерон рак коры надпочечника или опухоли яичников.
Наиболее частой причиной ПГА является синдром Конна, при этом аденома обычно не превышает 3 см в диаметре, является односторонней и ренин-независимой. Это означает, что секреция альдостерона не зависит от изменения положения тела. Реже аденома может быть ренин-зависимой (то есть, уровень альдостерона увеличивается в вертикальном положении). Синдром Конна встречается в 50-60% случаев.
Оставшиеся 40-50% случаев приходится на двустороннюю гиперплазию коры надпочечников, когда уровень альдостерона увеличивается в вертикальном положении. Реже встречается первичная гиперплазия надпочечников, при которой уровень альдостерона не зависит от положения тела, как при ренин-независимой аденоме.
Альдостерон могут секретировать опухоли вненадпочечниковой локализации – в почках или яичниках.
Признаки и симптомы
У людей часто бывает мало симптомов или они вообще отсутствуют. Иногда у них может возникать мышечная слабость, мышечные спазмы, покалывание или обильное мочеиспускание .
Возможны высокое кровяное давление, проявления мышечных спазмов (из-за повышенной возбудимости нейронов из-за низкого содержания кальция в крови ), мышечной слабости (из-за гиповозбудимости скелетных мышц из-за гипокалиемии) и головных болей (из-за низкого уровня калия в крови или высокого кровяного давления ). видимый.
Вторичный гиперальдостеронизм часто связан со снижением сердечного выброса, который связан с повышенным уровнем ренина.
Что провоцирует / Причины Гиперальдостеронизма вторичного:
Вторичный гиперальдостеронизм наблюдается при:
- сердечной недостаточности,
- циррозе печени,
- хроническом нефрите (способствует развитию отеков).
Скорость продукции альдостерона у больных с вторичным альдостеронизмом часто выше, чем при первичном альдостеронизме.
Вторичный альдостеронизм сочетается обычно с быстрым развитием гипертензии или возникает вследствие отечных состояний. При беременности вторичный альдостеронизм представляет собой нормальную физиологическую реакцию на вызываемое эстрогенами увеличение уровня субстрата ренина в крови и активности ренина плазмы.
При гипертензивных состояниях вторичный альдостеронизм развивается вследствие первичной гиперпродукции ренина (первичный ренинизм) или на почве такой его гиперпродукции, которая обусловлена уменьшением почечного кровотока или почечного перфузионного давления. Вторичная гиперсекреция ренина следствие сужения одной или обеих главных почечных артерий, вызванного атеросклеротической бляшкой или фиброзно-мышечной гиперплазией.
Гиперпродукция ренина обеими почками возникает при тяжелом артериолярном нефросклерозе (злокачественная гипертензия) или вследствие сужения глубоких почечных сосудов (фаза ускорения гипертензии).
Расшифровка результатов
Оценка показателей, постановка диагноза и назначение терапии проводятся исключительно лечащим врачом. Он сравнивает полученные результаты с референсными значениями (вариант нормы), которые отличаются у пациентов разного возраста. У взрослых людей значения зависят еще и от половой принадлежности, а также положения тела. Нарушения уровня альдостерона в сыворотке крови показывает наличие какой-либо патологии.
Расшифровка результатов теста на альдостерон требует наличия дополнительных данных. Комплексное обследование включает проверку альдостерон-ренинового соотношения (АРС). АРС – это один из наиболее информативных показателей в диагностике избыточного уровня альдостерона (в 1,5-2 раза превышает норму). Если коэффициент АРС находится в пределах нормы, то исключается первичный гиперальдостеронизм.
Врач может назначить дополнительные анализы для наблюдения за динамикой гормонального уровня.
Нормальные показатели
Таблица. Референсные значения альдостерона в анализе крови.
|
Возраст пациента |
Альдостерон, норма |
|
Новорожденные |
1060-5480 пмоль/л |
|
Младенцы до 6 месяцев |
500-4450 пмоль/л |
|
Мужчины |
100-300 пмоль/л |
|
Женщины |
150-400 пмоль/л |
|
Дополнительные показатели, норма |
|
|
Коэффициент АРС |
3,8-7,7 |
Диапазон нормальных показателей данного гормона очень широк. Это связано с тем, что уровень альдостерона связан с положением тела пациента во время забора крови. Лежа этот показатель в 2 раза ниже, чем в вертикальном положении.
Показатели нормы значительно отличаются после нагрузки. Поэтому перед проведением процедуры забора крови нужно отдохнуть около часа. В это время нужно находиться в одном положении – сидеть или лежать.
В каких случаях показатели понижены
Причины недостаточного уровня гормона (альдостеропения):
- Если нет гипертензии: болезнь Аддисона.
- При гипертензии: сахарный диабет, синдром Лиддла и Шерешевского-Тернера (врожденные заболевания), андрогенитальный синдром, острые отравления (в том числе алкогольные), обезвоживание организма.
Также альдостерон может быть понижен при гипертензии беременных.
Почему альдостерон повышен
Виды избыточного уровня гормона в крови (гиперальдостеронизма):
- Первичный – синдром Конна, вызванный аденомой надпочечниковой коры. Это заболевание сопровождается повышенным АД и недостаточностью калия в крови.
- Вторичный – патологическое состояние, когда проблема заключена не в коре надпочечников, а почках или других органах. Повышенная секреция альдостерона объясняется изменением количества электролитов в крови или дисфункцией печени. Это следующие патологии: синдром Бартера, нефротический синдром, ХОБЛ (хроническая обструктивная легочная болезнь), цирроз печени с асцитом, сердечная недостаточность, термический стресс, чрезмерное употребление слабительных и мочегонных.
У женщин наблюдается физиологический гиперальдостеронизм. Это следующие периоды:
- беременность;
- лютеиновая фаза менструального цикла.
В таком случае потребуется сделать дополнительные исследования крови на альдостерон.
Показатели могут существенно отличаться от нормы, если были проигнорированы правила подготовки к анализу. Если результаты вызывают сомнения, врач назначает повторный анализ или подтверждающие тесты (коэффициент АРС, уровень ренина, калия и натрия).
Лечение Первичного гиперальдостеронизма:
Лечение зависит от причин, обусловливающих гиперальдостеронизм. При первичном гиперальдостеронизме показано хирургическое лечение (одно- или двусторонняя адреналэктомия с последующей заместительной терапией). Предоперационная подготовка проводится антагонистами альдостерона (верошпироном), препаратами калия. При вторичном гиперальдостеронизме осуществляется длительное медикаментозное лечение спироно-лактонами, препаратами калия, ингибиторами синтеза глюкокортикоидов (элиптеном, аминоглютетиамидом). Идиопатический и неопределенный альдостеронизм создают альтернативную ситуацию, при которой целесообразность хирургического лечения оспаривается многими авторами. Даже тотальная адреналэктомия одного надпочечника и субтотальная другого, устраняя гипокалиемию у 60% больных, не дает существенного гипотензивного эффекта. В то же время спиронолактоны на фоне низкосолевой диеты и добавления хлорида калия нормализуют уровень калия, снижают артериальную гипертензию. При этом спиронолактоны не только устраняют эффект альдостерона на почечном и других секретирующих калий уровнях, но и тормозят биосинтез альдостерона в надпочечниках. Почти у 40% больных хирургическое лечение оказывается полностью эффективным и оправданным. Аргументами в его пользу могут быть дороговизна пожизненного использования больших доз спиронолактонов (до 400 мг ежедневно), а у мужчин частота развития импотенции и гинекомастии вследствие антиандрогенного эффекта спиронолактонов, имеющих близкую к стероидам структуру и подавляющих синтез тестостерона по принципу конкурентного антагонизма. Эффективность хирургического лечения и восстановление нарушенного метаболического баланса в определенной степени зависит от длительности заболевания, возраста больных и степени развития вторичных сосудистых осложнений. Однако и после успешного удаления альдостеромы гипертензия остается у 25% больных, а у 40% — рецидивирует через 10 лет. При солидных размерах опухоли, большой длительности заболевания с интенсивными метаболическими расстройствами через некоторое время после операции могут появиться эпизоды гипо-альдостеронизма (слабость, склонность к обморокам, гипонатриемия, гиперкалиемия). Хирургическому лечению должно предшествовать длительное лечение спиронолактонами (1—3 месяца по 200—400 мг ежедневно) до нормализации уровня электролитов и устранения ги-пертензии. Наряду с ними или вместо них могут быть использованы калийсберегающие диуретики (триампур, амилорид). Гипотензивный эффект спиронолактонов при первичном альдостеронизме потенцируется каптоприлом. Длительное введение спиронолактонов несколько активизирует подавленную ренин-ангиотензинную систему, особенно при двусторонней гиперплазии, и тем самым осуществляется профилактика послеоперационного гипоальдостеронизма. Независимо от этиологии заболевания диета должна содержать ограниченное количество поваренной соли и продукты, богатые калием (картофель, курагу, рис, изюм).
Развитие гиперальдостеронизма вторичной формы
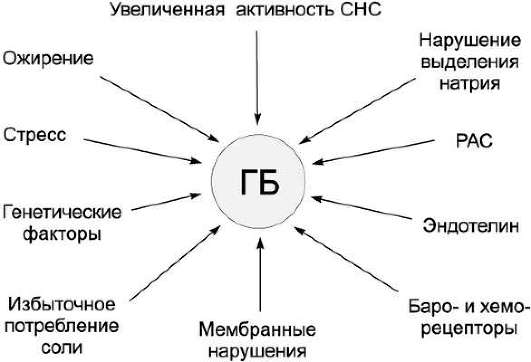
При наличии ряда заболеваний сердечной системы, печени и почек, вследствие понижения объема кровотока в почках, компенсаторно проявляется высоокрениновый вторичный гиперальдостеронизм. Эта форма гиперальдостеронизма развивается благодаря активации ренин-ангиотензиновой системы, а также за счет усиления продуцирования клетками юкстагломерулярного аппарата почек фермента ренина, который избыточно стимулирует кору надпочечников. При вторичной форме гиперальдостеронизма, ярко выраженные электролитные нарушения, которые были характерны для гиперальдостеронизма первичной формы, не проявляются.
К каким докторам следует обращаться если у Вас Гиперальдостеронизм вторичный:
Эндокринолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гиперальдостеронизма вторичного, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.